Ist die Statin-Intoleranz Fakt oder Fake?
Die Behandlung mit Statinen zählt sicherlich zu den wirkungsvollsten medikamentösen Maßnahmen zur Verhinderung von Herzinfarkten und Schlaganfällen. Zahlreiche Studien belegen, dass eine möglichst starke Senkung des schädlichen LDL-Cholesterins speziell bei Patienten mit bereits aufgetretener Gefäßverkalkung (Atherosklerose) sinnvoll ist (Abbildung 1). Bereits eine Senkung des LDL-Cholesterins um 40mg/dl führt zu einer Risikoabsenkung um gute 20%. Leider sind Lebensstilmaßnahmen (fettarme Diät, Gewichtsabnahme) in Bezug auf die Senkung des Cholesterinspiegels nur wenig effektiv, sodass wir auf medikamentöse Therapiemaßnahmen angewiesen sind.
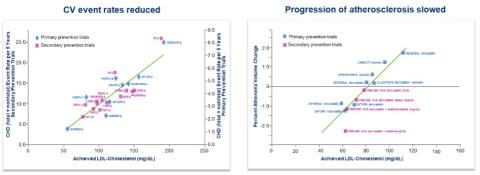
Abbildung 1: zeigt links die Risikoreduktion für kardiovaskuläre Ereignisse und rechts die Reduktion der koronaren Gefäß-Atherosklerose in Abhängigkeit von der Reduktion des LDL-Cholesterins. (Ference BA et al. Eur Heart J. 2017;38(32):2459-2472. CTTC Metaanalyse Lancet 2012;380:581-90)
Trotz entsprechender Verankerung dieser wirkungsvollen Therapie in allen Leitlinien der medizinischen Fachgesellschaften haben Statine in der öffentlichen Meinung einen ungewöhnlich schlechten Ruf. Dabei spielt die kolportierte Angst vor auftretenden Nebenwirkungen, die vor allem die Skelettmuskulatur betreffen, die weitaus größte Rolle.
Während manche Medienberichte die Problematik so darstellen, dass eine medikamentöse Behandlung eines erhöhten Cholesterinwerts gar nicht notwendig ist (Stichwort: Cholesterinlüge) oder beinahe alle Patient:innen unter Statintherapie mit Muskelbeschwerden rechnen müssen (Stichwort: Statinunverträglichkeit/Statinintoleranz), streiten andere Behandler:innen das Auftreten von Nebenwirkungen unter einer Statinbehandlung völlig ab. Sie verweisen auf den sogenannten Nocebo-Effekt, womit jenes psychologische Phänomen gemeint ist, dass bereits die Befürchtung möglicher Nebenwirkungen entsprechenden Symptome wie Muskelschmerzen hervorzurufen kann.
Prinzipiell können jedoch fast alle wirksamen Medikamente in einem gewissen Prozentsatz Nebenwirkungen hervorrufen, und so wäre das Auftreten von Nebenwirkungen unter der hochwirksamen Behandlung mit Statinen auch nicht überraschend. Uneinigkeit herrschte bislang aber selbst in Expertenkreisen über die Häufigkeit, mit der Muskelbeschwerden unter Statinen auftreten können.

Eine aktuelle im Europäischen Herz Journal publizierte Studie brachte nun mehr Klarheit in diese Angelegenheit. Es wurden für diese Analyse die weltweiten Daten von über 4 Millionen Patienten aus 176 Studien zusammengeführt, um Häufigkeit und Risikofaktoren für das Auftreten einer Statin-Unverträglichkeit zu ermitteln. Die Studie erbrachte eine Häufigkeit der Statin-Intoleranz von insgesamt 9.1%, wobei Frauen, alte Patient:innen und Diabetiker:innen etwas häufiger betroffen waren. Dies bedeutet, dass nur bei einem von zehn mit einem Statin behandelten Patient:innen Muskelbeschwerden auftreten, oder umgekehrt, 9 von 10 Patient:innen die Behandlung dauerhaft ohne jegliche Beschwerden einnehmen können!

Aus meiner Sicht sollte daher vor Beginn einer Statinbehandlung nicht die Angst vor möglichen Nebenwirkungen, sondern der positive Behandlungseffekt, also die Risikoreduktion für Herzinfarkt und Schlaganfall im Vordergrund des Patientengesprächs stehen.
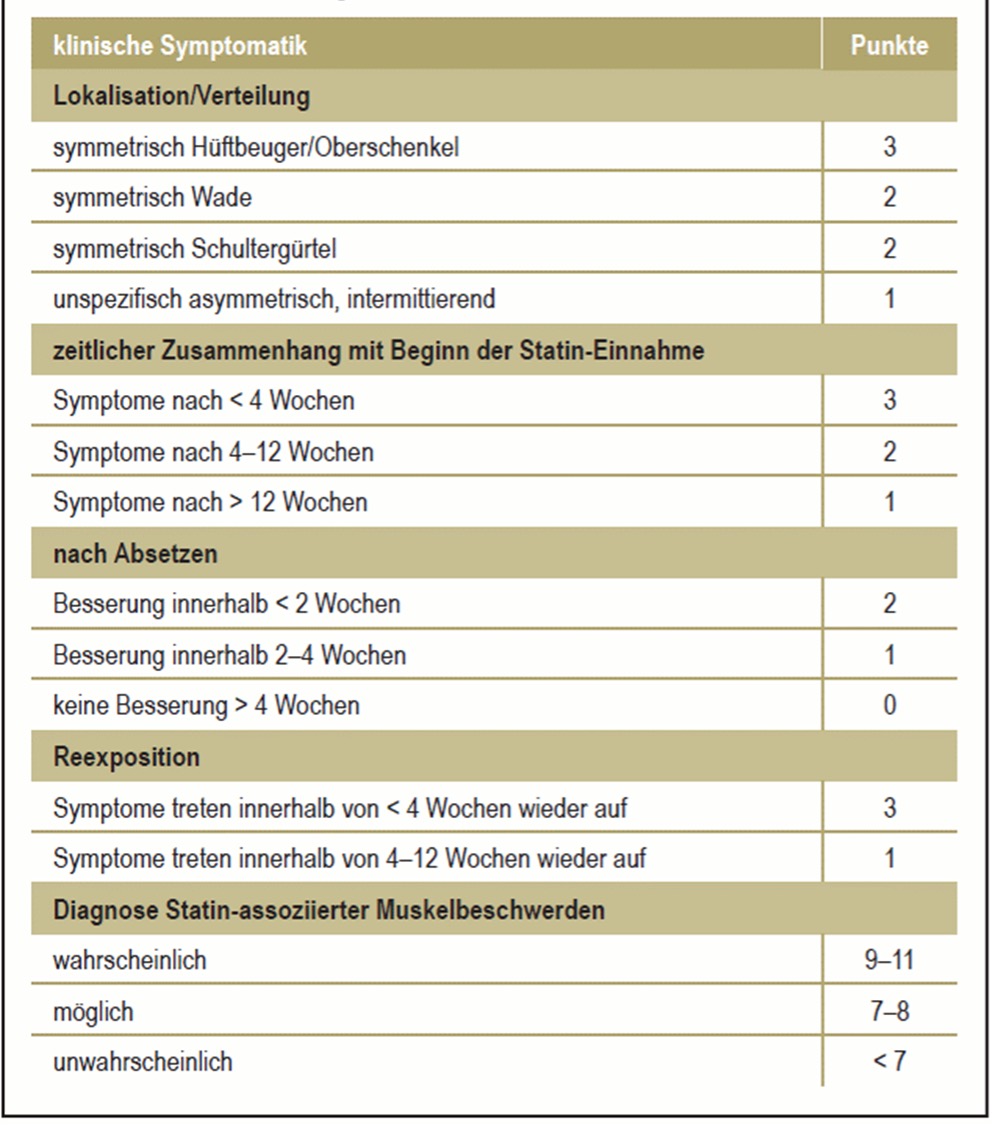
Die Tabelle rechts zeigt die in einem Score zusammengefassten Kriterien für die Diagnose einer Statinintoleranz. Wichtig ist anzumerken, dass vor der endgültigen Diagnose der Wechsel auf ein alternatives Statin versucht werden sollte. Auch wird bei einigen Patient:innen die Behandlung nach Verringerung der Statin-Dosis gut toleriert.
Glücklicherweise sind wir heute in der Situation, dass für Patienten mit tatsächlicher Statinintoleranz auch andere wirksame Medikamente zur Cholesterinsenkung zur Verfügung stehen. Als erster Schritt kommen dabei der Cholesterin-Aufnahmehemmer Ezetimibe oder die die Cholesterinsynthese hemmende Bempedoinsäure in Frage, wobei diese Medikamente alleine oder in Kombination mit einem (eventuell in der Dosis reduziertem) Statin angewendet werden können.
Noch effektiver (allerdings auch deutlich teurer) sind die sogenannten PCSK9-Hemmer, die in vierwöchigen bis 6-monatlichen Abständen unter die Haut injiziert werden müssen, und die nach bisherigem Wissensstand ein sehr günstiges Nebenwirkungsprofil besitzen.
Die Behandlung von erhöhten Cholesterinwerten erfordert daher ein konstruktives Zusammenwirken von Arzt und Patient:innen im Sinne eines „shared decision making“, also einer gemeinsamen Festlegung und Verfolgung der Behandlungsziele (Abbildung 2). Dieser Prozess der gemeinsamen Behandlungsentscheidung auf Augenhöhe wird auch in den Richtlinien der Europäischen Herzgesellschaft empfohlen, um eine möglichst hohe und dauerhafte Therapietreue und damit einen möglichst größten Benefit der Behandlung zu erreichen.
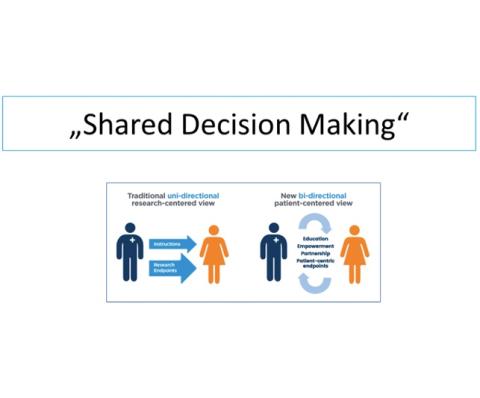
Abbildung 2: Das „Shared Decision Making“ beschreibt die partnerschaftliche bidirektionale Beziehung zwischen Patient:innen und Arzt:innen und steht damit im Gegensatz zur traditionellen unidirektionalen Behandler:innen zentrierten Beziehung.