Plötzliches Herzrasen – Was kann das sein und was ist zu tun?
Plötzlich einsetzendes Herzrasen ist zumeist ein Hinweis auf eine Herzrhythmusstörung und bedarf immer einer ärztlichen Abklärung. Nachdem die potenziell zugrundeliegenden Rhythmusstörungen mit sehr unterschiedlicher Prognose einhergehen können, beruht die Abklärung und Behandlung auf der allgemeinen kardialen Risikoeinschätzung und der exakten Klassifikation der Rhythmusstörung.

Herzrhythmusstörungen können in jeder Altersgruppe auftreten. In Ruhe sollte der Puls zwischen 60 und 100 Schlägen pro Minute liegen, bei körperlicher oder emotionaler Belastung kann er aber auch deutlich höher liegen (physiologischer Anstieg der Herzfrequenz). Unvermittelt auftretendes Herzrasen mit einer Herzfrequenz über 100 Schlägen pro Minute (Tachykardie) kann auf eine relevante Rhythmusstörung hinweisen und mit starkem Herzklopfen, Herzstolpern (unregelmäßiger Herzschlag, „Aussetzer“) und vor allem mit plötzlich einsetzendem Schwächegefühl, merklich geringerer Belastbarkeit, Kurzatmigkeit und Schwindel einhergehen. In Extremfällen kann es zu einer vorübergehenden Bewusstlosigkeit (Synkope) kommen oder sogar ein plötzlicher Herztod eintreten.
Beispiele tachykarder Rhythmusstörungen
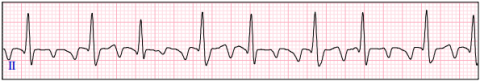
Vorhofflattern mit unregelmäßiger Überleitung auf die Herzkammer.
65-jähriger Patient mit deutliche Leistungseinschränkung und unregelmäßigem Herzrhythmus. Je nach Risikoscore sollte eine Blutverdünnung zur Schlaganfallsprophylaxe eingeleitet werden. Eine Katheterablation kann die Rhythmusstörung beseitigen.
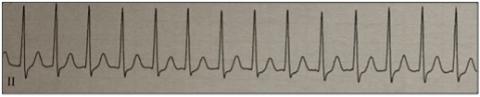
AV-Knoten-Reentry-Tachykardie.
20-jährige Patientin mit immer wieder auftretendem, Minuten bis Stunden anhaltendem Herzrasen. Auch diese Rhythmusstörung kann gut mittels Katheterablation behandelt werden.
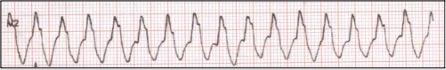
Kammer-Tachykardie.
75-jähriger Patient mit erhöhtem Blutdruck, langjährigem Zigarettenrauchen und Herzinfarkt vor zwei Jahren. Bei Auftreten der Rhythmusstörung erlitt der Patient einen Ohnmachtsanfall (Synkope). Der Notarzt konnte die Rhythmusstörung durch einen Stromstoß erfolgreich beenden. Nun ist die Implantation eines implantierbaren Kardioverters/Defibrillators geplant. Zur Überbrückung der Zeit bis zur Defibrillatorimplantation wurde eine Defibrillator-Weste (link zu Fr. Dr. Rohrers Artikel) verwendet. Bei immer wiederkehrenden Rhythmusereignissen kann auch eine Katheterablation durchgeführt werden.
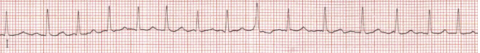
Tachykard übergeleitetes Vorhofflimmern.
60-jährige Patientin mit bekanntem Bluthochdruck. Sie spürt seit mehreren Monaten immer wieder auftretendes Herzrasen, nun hat dieses erstmals mehrere Tage angehalten, zudem sind die Beine angeschwollen und sie bemerkt eine deutliche geringere Belastbarkeit. Es wird eine medikamentöse Kontrolle der Herzfrequenz und des Herzrhythmus eingeleitet und in weiterer Folge eine Katheterablation geplant. Zur Schlaganfallsprophylaxe muss eine Blutverdünnung verschrieben werden.
Was ist zu tun?
Es ist daher wichtig, sich bei Auftreten derartiger Beschwerden an den Arzt zu wenden. Dieser kann durch Erhebung der Krankengeschichte (Zustand nach Herzinfarkt?, Herzschwäche?, Bluthochdruck?), der Symptomatik der Rhythmusstörung (plötzlich einsetzendes Herzrasen vs. langsam schneller werdender Herzschlag, regelmäßiges vs. unregelmäßiges Herzrasen) und der Familienanamnese, der körperlichen Untersuchung, der Blutuntersuchung inklusive der Schilddrüsenfunktionsparameter und der Interpretation des aktuellen 12-Kanal-EKGs eine erste Risikobeurteilung vornehmen. Da die Rhythmusstörungen meist nach kurzer Zeit wieder spontan vorübergehen, gelingt es oft nicht sie im Ruhe EKG zu dokumentieren.
Beim Facharzt können dann zusätzliche Untersuchungen, wie ein Herzultraschall (Echokardiogramm), ein Belastungs-EKG (Ergometrie) oder ein 24h-Langzeit-EKG durchgeführt werden, womit eine weitere Risikoeinschätzung möglich wird. Zur Identifikation der Arrhythmie kann auch ein externes oder internes Aufzeichnungsgerät (loop recorder) verwendet werden.

Es ist äußerst wichtig zu betonen, dass es Herzrhythmusstörungen gibt, die für den Patienten keine akute Gefahr bedeuten, jedoch auch solche, die gefährlich sind und die zum plötzlichen Herztod führen können. Bei Letzteren liegt meist eine strukturelle Erkrankung des Herzens (Veränderungen an Herzklappen oder Herzwänden) zugrunde, was durch die oben beschriebenen Untersuchungen verlässlich und schnell abgeklärt werden kann.
Anhaltspunkte, die an eine „bösartige“ Rhythmusstörung denken lassen, sind das Auftreten einer deutlichen Leistungseinschränkung mit schwerer Atemnot, von Brustschmerzen oder von Ohnmachtsanfällen (Synkopen). Treten diese Symptome auf, sollte unbedingt eine rasche Abklärung in einem Rettungsdienst oder in einer Notfallambulanz erfolgen.
Viele bei jüngeren herzgesunden Patienten auftretende Rhythmusstörungen sind dagegen relativ harmlos. Nach Diagnosestellung können in manchen Fällen Maßnahmen empfohlen werden, die der Patient selbst im Anfall durchführen kann (zum Beispiel Vagusmanöver: Bauchpresse, eiskaltes Wasser trinken, etc.). Auch eine fallweise Einnahme von Medikamenten (pill in the pocket) kann in manchen Fällen empfohlen werden.
Brauche ich eine Katheterbehandlung?
Bei häufig wiederkehrenden und symptomatischen Rhythmusstörungen ist heutzutage oft eine Katheterbehandlung möglich. Dabei wird die Rhythmusstörung mit einer speziellen Herzkatheter-Untersuchung (Elektrophysiologische Untersuchung) diagnostiziert und anschließend durch eine Katheterablation (Verödung) behandelt. Der Eingriff erfolgt in den meisten Zentren in Österreich unter Analgosedierung (Gabe von Beruhigungs- und Schmerzmittel; keine Vollnarkose) und bedarf meist nur eines kurzen stationären Aufenthaltes. Tachykardien mit Ursprung der Rhythmusstörung in den Vorhöfen wie Vorhofflimmern und Vorhofflattern, aber auch Extrasystolen (Extraschläge) und Tachykardien aus den Herzkammern können so effektiv mit einer guten Langzeiterfolgsrate behandelt werden. Bei Patienten mit Kammerrhythmusstörungen ist häufig die Versorgung mit einem implantierbaren Kardioverter/Defibrillator (ICD) notwendig.
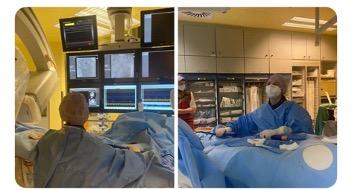
Abb. 1: Katheterablation von Vorhofflimmern mittels Pulsed Field Ablation.